Czy jest miejsce dla metamizolu
w farmakoterapii gorączki u dzieci?
prof. dr hab. n. med. Adam Sybilski
Temperatura ciała
jest kontrolowana przez ośrodek termoregulacji w podwzgórzu. Jego zadaniem jest równoważenie produkcji ciepła, pochodzącego głównie z aktywności metabolicznej w mięśniach i wątrobie, poprzez oddawanie ciepła przez skórę i płuca. Ośrodek termoregulacji jest w stanie utrzymać dość stałą ciepłotę ciała w środowisku o normalnej temperaturze. Jednak w temperaturach otoczenia wyższych niż 35°C zdolność organizmu do rozpraszania ciepła jest zmniejszona i temperatura wewnątrz ciała wzrasta.
Gorączka
to nienormalny wzrost temperatury ciała, występujący jako część specyficznej odpowiedzi biologicznej na chorobę. Ułatwia on oraz przyspiesza powrót do zdrowia. Choć nasilenie gorączki nie odzwierciedla ciężkości choroby, to wzbudza ogromny niepokój wśród rodziców i jest najczęstszą przyczyną konsultacji lekarskich. Szacuje się, że 20-30% wizyt pediatrycznych związanych jest z tym objawem.
Klinicznie, gorączka to temperatura ciała o 1°C lub więcej powyżej średniej prawidłowej/normalnej temperatury w miejscu zmierzenia (Tabela 1). Gorączkę definiuje się również jako temperaturę głęboką (mierzoną w tętnicy płucnej) ≥ 38,3°C. Gorączka jest objawem, który może budzić obawy dziecka i rodzica, ale jest piątym parametrem życiowym. Gorączka pomaga aktywując różne elementy walki z infekcją. Jednocześnie również osłabia i wpływa niekorzystnie na funkcjonowanie organizmu oraz pogarsza jakość życia.
(Tabela 1)
Wartości temperatury ciała definiowane jako prawidłowa
temperatura oraz gorączka, w zależności od miejsca zmierzenia [1,2].
| Miejsce mierzenia | zakres prawidłowych temperatur (oC) | średnia temperatura (oC) | Gorączka (oC) |
|---|---|---|---|
| w odbycie | 36,6 - 37,9 | 37,0 | ≥ 38,0 |
| w ustach | 35,5 - 37,5 | 36,6 | ≥ 37,6 |
| pod pachą | 34,7 - 37,3 | 36,4 | ≥ 37,4 |
| w uchu (błona bębenkowa) | 35,7 - 37,5 | 36,6 | ≥ 37,6 |
Pomiar temperatury
Pomiar temperatury odgrywa kluczową rolę w prawidłowym badaniu i ocenie stanu dziecka. Najczęściej wykonywany jest w celu potwierdzenia obecności lub braku gorączki. Wiele decyzji dotyczących badań i leczenia opiera się wyłącznie na wynikach pomiaru temperatury. Nieprawidłowy pomiar temperatury może skutkować opóźnionym wykryciem poważnej choroby i jej leczenia lub wdrożeniem niepotrzebnej procedury czy też zabiegiem.
Temperatura ciała zależy od miejsca pomiaru (Tabela 1). Obecnie, przeprowadzanie pomiaru temperatury można wykonać w 4 lokalizacjach: odbycie, pod pachą, w ustach i w uchu (na błonie bębenkowej) (Tabela 2) [1,3].
(Tabela 2)
Rekomendacje metod pomiaru temperatury ciała w zależności
od wieku dziecka [2].
| Wiek dziecka | Rekomendowane metody pomiaru temperatury |
|---|---|
| Noworodki |
|
| Niemowlęta |
|
| Dzieci < 5 r.ż. / niewspółpracujące |
|
| Dzieci > 5 r.ż. / współpracujące |
|
U dzieci na ogół nie występuje subiektywne postrzeganie gorączki, a gorączkę zwykle wykrywają rodzice. Jednak bardzo często gorączce towarzyszy ból. Dzieci zgłaszają bóle mięśniowe, brzucha, głowy. Czasami etiologia gorączki (infekcja, zapalenie) generuje silny, ostry ból np. ucha, gardła. W takich sytuacjach nasze postępowanie - farmakoterapia, powinno obejmować leczenie gorączki oraz towarzyszącego bólu.
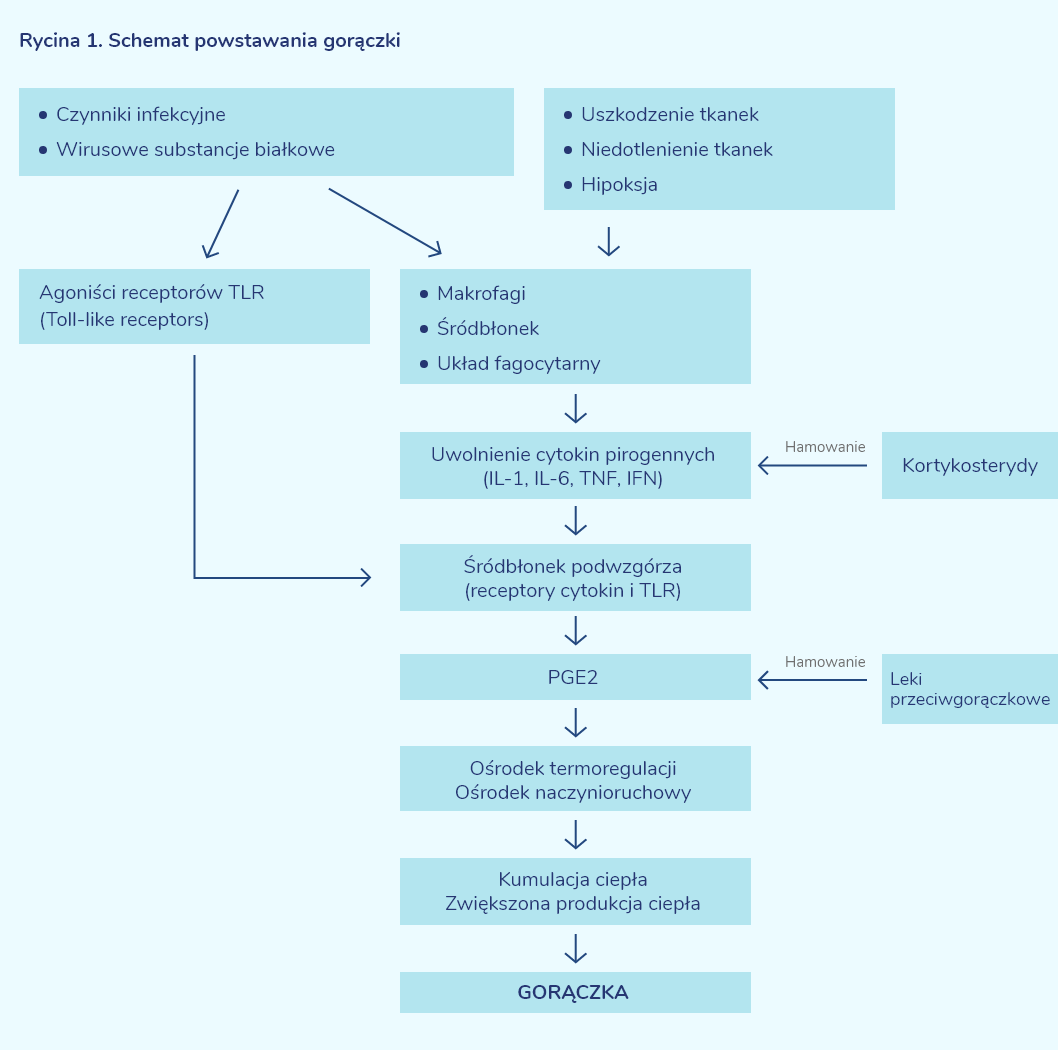
Zrozumienie powstawania gorączki ma niezwykle istotne znaczenie w skutecznym działaniu przeciwgorączkowym. Podstawowym patomechanizmem jest szlak prostaglandyno-zależny (Rycina 1) Należy również pamiętać, że prostaglandyna 2 (PGE2) może być uwalniana przez kanabinoidy [4, 5]. Układ kanabinoidowy składa się z receptorów CB1 i CB2 i jest zaangażowany w regulacje odpowiedzi immunologicznej, procesów zapalnych poprzez hamowanie uwalniania mediatorów prozapalnych i proliferacji komórek odpornościowych. Poprzez receptory CB1 znajdujące się w OUN generuje wzrost temperatury ciała [6, 7].
Rycina 1. Schemat powstawania gorączki
Leczenie gorączki
Jak leczyć gorączkę?
- Skutecznie
- Bezpiecznie
- Tak szybko jak tylko to możliwe
- Efektywnie
- Adekwatnie do mechanizmu powstawania
- Z uwzględnieniem parametrów farmakokinetycznych dziecka
- W leczeniu gorączki nie ma tylko jednego leku, a nasze działania musimy indywidualizować.
- Należy zawsze brać pod uwagę preferencje dziecka (np. co do smaku leku), rodzica co do drogi podawania i oczywiście doświadczenie lekarza. Leki o prostym i łatwym sposobie dawkowania (np. metamizol w kroplach) zwiększają compliance, co zwiększa skuteczność.
- Gorączka, jeżeli są wskazania do jej leczenia, powinno się to zrobić tak szybko jak to możliwe.
- Terapia musi być bezpieczna i efektywna.
- Efektywne leczenie gorączki polega na obniżeniu wartości temperatury oraz braku fluktuacji gorączki.
- Gorączka musi być leczona adekwatnie do mechanizmu powstawania. Nie tylko „wyłączenie” prostaglandyny (PGE2) jest konieczne do skutecznego leczenia.
- Światowe rekomendacje leczenia gorączki wymieniają głównie 3 leki: ibuprofen, paracetamol i metamizol (Tabela 3) [8].
(Tabela 3)
Charakterystyka ibuprofenu, paracetamolu i metamizolu [2].
| Lek | Mechanizm działania | Początek działania (formy płynne) | Utrzymywanie efektu działania | |
|---|---|---|---|---|
| Ibuprofen | Przeciwbólowy, przeciwgorączkowy, przeciwzapalny | 20 minut | 6 godzin | Płynna |
| Paracetamol | Przeciwbólowy, przeciwgorączkowy | 15 minut | 6-8 godzin | Doustna, dożylna |
| Metamizol | Przeciwbólowy, przeciwgorączkowy, przeciwzapalny | 15 minut | 6-8 godzin | Krople |
- Preferowanymi do stosowania u dzieci lekami przeciwgorączkowymi są paracetamol i ibuprofen. Zaleca się stosowanie tych preparatów w formie doustnej.
- Leki przeciwgorączkowe powinny być podawane w stałych odstępach czasowych, a nie doraźnie po stwierdzeniu gorączki.
- Należy stosować najmniejszą skuteczną dawkę przez najkrótszy okres konieczny do złagodzenia objawów, leki nie powinny być podawane bez wyraźnego uzasadnienia dłużej niż 3 dni.
(Tabela 4)
Dawkowanie ibuprofenu, paracetamolu i metamizolu u dzieci.
| Lek i sposób podawania | Dzieci < 40 kg | Dzieci > 40 kg -50kg i > 12 r.ż. |
|---|---|---|
| Ibuprofen doustnie | 10 mg/kg co 6-8 godzin Max. 40 mg/kg/dobę | 200-400 mg co 4-6 godz. Max. 1600 mg |
| Paracetamol doustnie | 10-15mg/kg co 4 godziny Max. 90 mg/kg | 750-1000 mg co 4-6 godz. Max. 4000 mg |
| Lek i sposób podawania | Dzieci < 53 kg i < 14 r.ż. | Dzieci > 53 kg i ≥ 15 r.ż. |
| Metamizol doustnie | 8-16 mg/kg - dawkowanie zależne od wysokości gorączki, zwykle dawką wystarczającą jest 10 mg/kg | 500-1000 mg (20-40 kropli) co 6-8 godz. |
- Wszystkie leki używane w leczeniu gorączki mają dobry profil bezpieczeństwa (Tabela 5).
(Tabela 5)
Bezpieczeństwo leków przeciwgorączkowych [2].
| Ibuprofen | Jest uznany za najbezpieczniejszy z klasycznych NLPZ. Z praktyki klinicznej oraz badań wynika, że częstość występowania działań niepożądanych u dzieci leczonych ibuprofenem i paracetamolem jest podobna. Profil bezpieczeństwa gastroenterologicznego ibuprofenu jest porównywalny z właściwym dla paracetamolu w przypadku krótkotrwałego (do 7 dni) stosowania. |
| Paracetamol | W dawkach terapeutycznych paracetamol jest bezpieczny i nie wykazuje hepato- i nefrotoksyczności, może być również stosowany na czczo. Szeroka dostępność preparatu, także jako składnika leków złożonych, sprawia, że jest on lekiem najczęściej powodującym zatrucia u dzieci < 6. roku życia. |
| Metamizol | W dostępnych w ostatnich latach badaniach kohortowych oraz badaniach obserwacyjnych uznaje się, że agranulocytoza indukowana podaniem metamizolu jest powikłaniem rzadkim. Występuje niewielkie ryzyko indukowania interakcji z innymi równocześnie stosowanymi lekami. |
- Pomimo bezpieczeństwa, zawsze należy zwrócić uwagę rodziców na nieprzekraczanie maksymalnej dawki dobowej, szczególnie leków OTC. Metamizol jest lekiem na receptę, co ułatwia jego kontrolowane stosowanie.
- Odpowiednie nawodnienie dziecka jest podstawą bezpieczeństwa leków przeciwgorączkowych! Przy niedopojeniu dziecka zmieniają się parametry dystrybucyjne i eliminacyjne leków.
- W praktyce klinicznej spotykamy się z dziećmi, u których po zastosowaniu ibuprofenu i paracetamolu, nie ma skutecznego efektu przeciwgorączkowego. Może być to spowodowane aktywacją PGE2 poprzez układ kanabinoidowy via receptor CB1. Ten szlak nie jest hamowany przez te leki. W takich sytuacjach rozwiązaniem jest metamizol, który działa na układ kanabinoidowy. Jeżeli gorączka nie mija po ibuprofenie i paracetamolu to prawdopodobnie wiodącym patomechanizmem jest efekt zależny od kanabionoidów.
- Gdy gorączce towarzyszą objawy zapalenia w pierwszej kolejności stosujemy ibuprofen.
- W przypadku towarzyszącego nasilonego bólu dobrym i bezpiecznym rozwiązaniem jest zastosowanie metamizolu w kroplach (silnego leku przeciwbólowego).
- Metamizol posiadając działanie na cyklooskygenazę i układ kanabionoidowy jest cennym uzupełnieniem terapii gorączki i bólu u dzieci. Jest dobrą alternatywą umożliwiając jednocześnie efektywne dawkowanie w pediatrii. Wiedza na temat mechanizmów powstawania gorączki jak i mechanizmów działania metamizolu spowodowały, że istnieje potrzeba posiadania leku, który działałby w mechanizmach odrębnych niż leki powszechnie dostępne bez recepty.
- Zgodnie z aktualnym stanowiskiem Europejskiej Agencji Leków (EMA) metamizol może być stosowany w populacji pediatrycznej. Nie ma dowodów, że populacja dzieci jest szczególnie wrażliwa na potencjalne działania niepożądane, zwłaszcza, że działania te powstają w mechanizmie idiosynkratycznym (nadwrażliwości osobniczo zmiennej) [9]. Nie stwierdzono szczególnych zagrożeń w grupie dzieci do 3 m.ż. Stanowisko to znalazło odzwierciedlenie w ChPL metamizolu.
Podsumowanie
Należy stwierdzić, że w codziennej praktyce podstawowymi lekami w leczeniu gorączki są ibuprofen (również jako lek przeciwzapalny) i paracetamol. Jednocześnie metamizol musi mieć swoje miejsce w standardach leczenia gorączki i bólu u dzieci. Ma na to wpływ poznanie mechanizmów powstawania gorączki, metabolizmu leku, jego bardzo dobra biodostępność oraz czas działania przeciwgorączkowego i przeciwbólowego.
prof. dr hab. n. med. Adam Sybilski
- Sahib El-Radhi A, Carroll J, Klein N, Morley C. Measurement of Body Temperature. w: Clinical Manual of Fever in Children (red. Sahib El-Radhi A, Carroll J, Klein N.). Springer, Cham, Switzerland. 2018: 69-84.
- Doniec Z, Jackowska T, Sybilski A, Woroń J, Mastalerz-Migas A. GORĄCZKA u dzieci - rekomendacje postępowania w praktyce lekarza podstawowej opieki zdrowotnej - KOMPAS GORĄCZKA. Fam Med Prim Care Rev. 2021; 23(1). DOI: 10.5114/fmpcr.2021.102648
- NICE Guideline Updates Team (UK). London: National Institute for Health and Care Excellence (UK). Fever in under 5s: assessment and initial management. 2019.
- Fraga D, Zanoni CI, Rae GA i wsp. Endogenous cannabinoids induce fever through the activation of CB1 receptors. Br J Pharmacol. 2009; 157(8): 1494-501.
- Kita Y, Yoshida K, Tokuoka SM i wsp. Fever Is Mediated by Conversion of Endocannabinoid 2-Arachidonoylglycerol to Prostaglandin E2. PLoS One. 2015; 10(7): e0133663.
- Argenziano M, Tortora C, Bellini G i wsp. The Endocannabinoid System in Pediatric Inflammatory and Immune Diseases. Int J Mol Sci. 2019; 20(23): 5875.
- Crunfli F, Vrechi TA, Costa AP, Torrão AS. Cannabinoid Receptor Type 1 Agonist ACEA Improves Cognitive Deficit on STZ-Induced Neurotoxicity Through Apoptosis Pathway and NO Modulation. Neurotox Res. 2019; 35(3): 516-529.
- Green C, Kraft H, Guyatt G, Martin D. Symptomatic fever management in children: A systematic review of national and international guidelines. doi: https://doi.org/10.1101/2021.01.11.426184.
- Stanowisko Europejskiej Agencji Leków (EMA). Dostępny na URL: https://www.ema.europa.eu/en/documents/referral/metamizolearticle-31-referral-annex-ii_pl.pdf.

